②经阴道上推胎头:上述方法未奏效时,可由助手在无菌条件下以手进入阴道将胎头上推后,再用上法将胎儿娩出。为避免感染,近年来多采用切口向上弧形延长后,于子宫松弛时伸手入宫腔取胎足行臀牵引术娩出胎头。
③产钳助娩:可用单叶产钳,将右手指伸入胎头前方,左手持产钳钳柄,匙部在右手掌的指引下徐徐插入胎头前方,右手紧握钳柄向上撬出胎头至子宫切口处,娩出胎头;或用双叶产钳(适用于枕后位),置放扣合产钳后向母体头侧牵拉,将胎头牵出骨盆入口后,向产母足部方向牵引协助胎头仰伸,再向母体头侧牵拉,使胎头俯屈娩出。
⑵胎头高浮:切口位置应稍高,如胎头仍上浮于子宫切口之上,助手先压推宫底,迫使胎头下降,右手伸入宫腔把胎头转为枕前位使胎先露位于切口处;术者左手持腹部拉钩放入子宫切口上缘处轻轻下压胎头的同时,右手借助杠杆的原理将胎头娩出,此法多奏效。也有作者行产钳牵引协助娩出胎头,用产钳娩胎头时,先将胎儿面部转向子宫切口呈枕后位,然后放置双叶产钳,用上述方法娩出胎头。也可以伸手入宫腔内握持胎足行内倒转以臀以位牵引娩出胎儿。医学全在线www.med126.com
⑶臀位、横位:按臀位分娩法娩出胎儿,具体详见臀助娩。
7.娩出胎盘 胎儿娩出后,用数把鼠齿钳夹持子宫切口上下缘及两侧壁,并向宫体注入催产素20U,清理手术区羊水、血液及胎便,并止血。待子宫收缩胎盘自然剥离后,牵拉脐带娩出胎盘及胎膜。如子宫收缩后胎盘仍不剥离,可徒手剥离胎盘娩出。如有胎盘小叶残留,可用鼠圆钳夹取或大刮匙刮取,纱布拭之,并检查胎盘胎膜是否完整。用甲硝唑100ml冲洗宫腔预防感染。
 |
 |
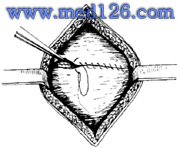
| 图15 连续褥式包埋缝合浆肌层 | 图16 全层连续锁边缝合子宫切口 |
8.缝合子宫切口 用1-0或1号络制肠线分两层缝合,缝合前检查切缘尤其两侧角部有无撕延。第一层全层连续缝合(图14),不穿透子宫内膜层。第二层连续褥式包埋缝合(图15),进针深度为切缘的2/3。天津医大第二医院自于1980年开始采用以2号肠线连续全层锁边缝合子宫切口的方法,累计万余例。因操作简单,省时,止血有效,患者术后并发症少,已列入我科常规缝合技术,被部分医院广泛采用(图16)。
 |
| 图17 连续缝合子宫膀胱返折腹膜 |
9.缝合返折腹膜 检查子宫伤口处无出血、渗血后,用1-0号肠线连续缝合膀胱子宫返折腹膜(图17)。
10.缝合腹壁 检查子宫及双侧附件有无异常,清洗腹腔。清点器械、敷料无误后分层缝合腹壁各层。
[注意事项]
1.切开皮肤及皮下脂肪时不要用力过大,要逐层切开,以防误切子宫损伤胎儿。
2.打开腹膜时,注意避免损伤肠管和膀胱。
3.切开子宫壁时不可用力下压,以免伤及胎体。
4.刺破胎膜后要及时吸尽羊水、夹住开放血窦,以防羊水栓塞。
5.臀位或横位自子宫切口牵出胎头时,不可过猛,以防因外界压力要减发生胎儿脑血管突然扩张、破裂、出血。
6.缝合子宫切口时,不可过密或过稀,仔细辨别解剖关系,不要将宫体后壁与下段交界处皱折误认为子宫切缘而错误缝合关闭宫腔。
[术后处理]
1.一般处理 连续硬膜外麻醉者,术后6~8小时去枕平卧,腹部伤口处压砂袋预防伤口渗血。
2.促进宫缩 对于产后子宫收缩不良者,给予宫缩剂治疗。
3.预防感染 有感染的产妇作细菌培养后选用敏感抗生素和抗厌氧菌抗生素,适当延长使用的天数。
4.留置尿管 保留导尿管24小时。
5.输液 无异常出血者术后第一天补足手术消耗及禁食的生理需要量,第二、三天除输注抗生素需要量外,不予额外补液。