前房冲洗术
前房冲洗术仅仅做为原发病的一种辅助治疗手段,因此应当及时治疗原发病。
 |
| 图10 |
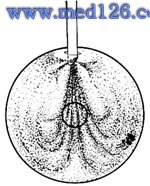
⑴单穿刺口冲洗:用20号穿刺针在颞上限角膜缘内0.5~1mm处做一全层水平穿刺,用5号平针头或白内障注吸针头连接吊瓶内平衡盐液,高度约60cm,使液体在前房内产生两个半圆形的涡流,将前房内的有害物质带出切口,随时轻压切口保持灌注量与排出量平衡,当瞳孔很小时,也可将针尖跨过瞳孔区,这种方法适用于冲洗前房内化学物质、少量未凝固积血和积脓(图10)。
 |
| 图11 |
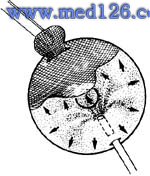
⑵双切口冲洗:前房存积有较大的血块适合用双切口冲洗法排出。在第一穿刺口的对侧或最接近血块的角膜缘内侧0.5~1mm做2~3mm的弧形全层角膜切口,与虹膜平面平行。一手持平地头自第一个小穿刺口持续注入平衡盐液或粘弹剂,另一手用显微虹膜铲伸入切口内,轻压后唇,使血块自切口排出。最后将粘弹剂置换干净(图11)。
10-0尼龙线缝合3mm切口一针。单眼包扎术眼,4周后拆除角膜缝线。
[术中注意事项及术后处理]
1.穿刺应做在透明角膜内,避免伤及角膜缘血管,出血污染房水。
2.角膜切口不宜太深,以免影响穿刺口密闭性。
3.穿刺切口与虹膜平行,针尖不应进入瞳孔区。
4.抽吸时针的斜面应朝向角膜,速度一定要缓慢,以免突然前房变浅,针尖划伤虹膜。
5.切口要达到气密,水密状态,若重复进出切口,可能会有切口漏。可改用大一号针头继续操作。
6.前房内注射速度不宜太快,以免前房过深,虹膜晶状体隔急剧后移,有可能损伤虹膜根部或晶体悬韧带断裂。
7.若眼压较高,前房注射成形有困难而且难于保持,必要时,可做玻璃体穿刺,抽出0.1~0.3ml液化玻璃体,眼球变软后再继续前房注射。
8.注入空气者,应避免仰卧位,以防空气泡瞳孔阻滞性青光眼发生。
9.单切口冲洗时,应利用液体形成的涡流促进冲洗物排出,不宜侧向房角方向冲洗,以免产生漩涡使被冲洗物积存于瞳孔中央沉入后房去。
 |
| 图12 |
10.冲洗不应朝向角膜内表面以免加重内皮细胞损伤(图12)。
11.用粘弹剂分离血块比用针头直接分离损伤小,最好使用高粘弹性透明质酸钠。
12.角膜切口应呈水平,内口距虹膜根部较远,不易造成虹膜脱出。
13.单眼包扎,有感染者不包术眼,术后1~3天开放点眼,避免活动过度,以防切口漏。
14.继续病因治疗。有感染者全身应用大剂量抗生素,联合应用皮质类固醇,有继发性出血者给予止血药。
15.如有明显的虹膜反应,滴散瞳药散大瞳孔。
[术后并发症及处理]
1.穿刺口漏。前房消失(眼压偏低,荧光素染色阳性),无感染者可再行加压包扎1~2天,直至前房再形成。
2.穿刺口坏死扩大,前房积脓。见于眼前房内有感染者,荧光素染色阳性,眼压偏低。立即做结膜囊拭子细菌培养,全身给予大剂量广谱抗生素和皮质类固醇。根据细菌培养和药敏试验结果,再调整抗生素种类。若前房积脓较多,可再次前房切开冲洗术,缝合切口,结膜下注射抗生素,散瞳。医学全在线www.med126.com
3.继发性青光眼。空气泡瞳孔阻滞性青光眼,仰卧时发生,发现后立即采取半卧位或侧卧位,使空气泡避开瞳孔区,同时滴复方托品酰胺散大瞳孔均可很快缓解瞳孔阻滞。前房粘弹剂引起的眼压升高,可持续数日。若眼压太高或有严重症状,可滴注甘露醇、口服醋氮酰胺和滴噻吗心安眼液。也可再次前房穿刺放出少许粘稠房水。
4.前房积血。来自虹膜血管、新生血管或撕裂的睫状体。一般出血可自行停止。若出血不止,应采取坐卧位,或侧卧位。当前房有空气时让出血处位于最高点,利用上浮的空气压迫止血,前房为粘弹剂或液体时让出血处位于最低点,让积血沉积于局部形成血块止血。若眼压偏低,可加压包扎术眼。较多的出血伴有继发性青光眼应及时再次前房冲洗术。
5.后房气泡阻滞,前房再消失。体位改变时,无晶体眼前房空气可经虹膜周切孔或瞳孔移入玻璃体腔,后移的气泡难于再返回前房,挤压虹膜前移,前房再度变浅或消失。因此对无晶体眼无后囊者不宜前房注入空气,推荐使用粘弹剂。