颅内血肿按症状出现时间分为三型,72小时以内者为急性型,3日至3周内为亚急性型,超过3周为慢性型,按解剖部位分下列几类(图4~15)。
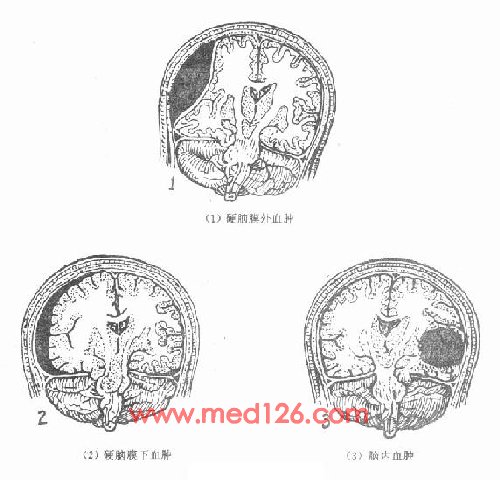
图4-15 解剖分型
硬脑膜外血肿 以急性型最多见,约占85%,多发生在头部直接损伤部位,是因颅骨骨折(约90%)或颅骨局部暂时变形血管破裂,血液聚积于硬膜外间隙所致。发生率为各种颅脑损伤的1~3%,占颅内血肿25~30%,多数单发,少数可在大脑半球的一侧或两侧,或在小脑幕上下同时发生,或与其他类型血肿同时存在。出血来源为硬脑膜中动脉和静脉,板障碍血管、静脉窦等损伤(图4~16)。因此血肿多位于颞部、额顶部和颞顶部。随着血肿扩大,可使硬脑膜自颅骨内板剥离,又撕破一些小血管,出血越来越多,结果形成更大血肿。
临床表现 硬脑膜外血肿可同时存在各种类型的脑损伤,血肿又可以出现不同部位,故其临床表现也各异,以典型的颞部硬脑膜外血肿为例,具有下列特征:(1)有轻型急性颅脑损伤病史;颞部可有伤痕、有骨折线跨过脑膜中动脉沟,伤后神经系统无阳性体征。(2)受伤时曾有短暂意识障碍,意识好转后,因颅内出血使颅内压迅速上升,出现急性颅内压增高症状,头痛进行性加重,烦燥不安,频繁呕吐等。生命体征变化,表现为血压升高、脉搏和呼吸减慢,即“两慢一高”的库兴氏(cushing)综合征。此时受伤对侧出现锥体束征,轻偏瘫等局灶症状。同时又逐渐转入昏迷。两次昏迷之间的时间称为“中间清醒期”或“意识好转期”,其短者为2~3小时或更短,大多为6~12小时或稍长,24小时或更长者则少见。中间清醒期短,表明血肿形成迅速,反之则缓慢。原发性脑损伤很轻者,伤后无明显意识障碍,到血肿形成后才陷入昏迷。(3)随血肿增大及颅内压增高,逐渐出现脑疝症状。一般表现为意识障碍加重,血肿侧瞳孔先缩小,后散大,光反应也随之减弱而消失,血肿对侧明显的锥体束征及偏瘫。继之则对侧瞳孔也散大,生命功能随之衰竭,终因呼吸首先停止而死亡(图4~17)。

1.脑膜中动脉主干及其附近 2.脑膜中动脉前支 3.脑膜中动脉后支 4.上矢状窦 5.横窦 6.脑膜中静脉 7.板障静脉 8.脑膜前动脉
图4-16 硬脑膜外血肿出血来源

图4-17小脑幕上硬脑膜外血肿的发展后果
箭头示脑移位和脑疝的方向及部位,两长线示锥体束

图4-18 两种硬脑膜下血肿左为急性型右为慢性型
具有上述典型表现的病例约占小脑幕上硬脑膜外血肿的1/3左右,诊断较容易。其余不典型病例。可根据上述规律行脑血管造影或CT脑扫描等作出诊断。
硬脑膜下血肿血肿发生在硬脑膜下腔,是颅内血肿中最常见的一类。约占闭合性脑损伤的5~6%,颅内血肿的50~60%,其中20%为两侧性,多发性占30%。按症状出现的时间可分三种类型:
(1)急性硬脑膜下血肿:按形成机理可分为:①由伴有蛛网膜破裂的脑挫伤灶出血引起。发生部位常与脑挫裂伤灶一致(图4~18),不少出现于双侧。血肿大小视血管损伤情况而定。不少脑挫裂伤并非颅骨骨折所致,故伴有颅骨骨折者也相应较少。②由大血管破裂引起的血肿。其中一种系颅骨骨折累及静脉窦所致。形成的血肿常较大;另一种则由其他大血管破裂引起,多见于颅底骨折和包括火器伤在内的开放性脑损伤。
临床表现 第一种血肿因继发于脑挫裂伤,所以血肿发生后首先使原来的神经症状加重,进而出现急性颅内压增高及脑疝征象。病人伤后意识障碍严重,常无典型的中间清醒期或只表现意识短暂好转,继而迅速恶化,一般表现为持续性昏迷或意识障碍程度进行性加重。由于病情进展迅速,多很快出现血肿侧瞳孔散大,不久对侧瞳孔亦散大,肌张力增高,呈去脑强直状态。第二种血肿并发于颅盖或颅底骨折,由于在其同一损伤机理下,既可能引起硬膜下血肿,也可能引起其他类型血肿。临床为急性颅内血肿的表现,但难断定血肿一定位于硬脑膜下腔。
(2)亚急性硬脑膜下血肿:其形成机理与急性型相似,不同的是在于脑血管损伤较轻或出血较慢。
临床表现 症状与急性相似,唯临床进展相对较慢,常在脑挫裂伤的基础上,逐渐出现颅内压增高症状,出现新的神经体征或原有体征加重,甚至出现脑疝。这类血肿要与继发性脑水肿相鉴别。
(3)慢性硬脑膜下血肿:这类血肿来自轻微头部损伤,有的外伤史不清楚。多数病人年龄较大。当头部受伤后,使引流至上矢状窦的桥静脉被撕裂出血所致,而由脑表面其他小静脉或小动脉破裂出血少见。其发病机理尚无统一认识,一般认为由于出血缓慢,故在伤后较长时间才形成血肿。一般血肿的包膜多在发病后5~7天开始出现,到2~3周基本形成。为黄褐色或灰色结缔组织包膜,靠蛛网膜一侧包膜较薄,血管很少,与蛛网膜粘连轻微,易于剥开,靠硬脑膜一侧包膜较厚,与硬脑膜紧密粘连,该层包膜有丰富的新生毛细血管,血浆不断渗出,有时见到毛细血管破裂的新鲜出血。血肿内容早期为黑褐色半固体的粘稠物,晚期为黄色或无色透明液体。以前,大多认为由于血块溶解,囊内液体渗透压较高,脑脊液通过包膜被吸收到囊内,这种说法已被否认。目前,大多数认为在包膜的外层有新生而粗大的毛细血管,有血浆由管壁渗出或毛细血管破裂出血到囊腔内,这是血肿体积不断增大,晚期出现局灶症状和颅内压增高的原因。这类血肿通常是覆盖在大脑半球额、顶、颞的表面甚至更广泛,一般为单侧性,少数为双侧性。此外,婴幼儿除产伤和一般外伤所致外,颅内低压,维生素C缺乏,和出血性硬脑膜炎等亦为本病的致病诱因。慢性硬脑膜下血肿除占位作用导致颅内压增高外,还可因脑组织长期受压,引起显著的脑萎缩,所以这类病人颅内压增高的程度,常不与血肿体积呈正相关系。
临床表现 一般可归纳为四类:(1)颅内压增高症状。(2)智力,精神症状,如记忆力和理解力减退。智力迟钝。精神失常。(3)局灶性症状,如偏瘫、失语、偏侧感觉障碍等,但均较轻。(4)婴幼儿病人,前卤膨隆,头颅增大,可误诊为先天性脑积水。
脑内血肿 出血均来自脑挫裂伤灶,血肿部位多数与脑挫裂伤好发部位一致,少数发生在凹陷骨折处。一般可分:(1)深部血肿,较少见,位于白质深部,脑表无明显伤痕。少数可自行吸收,或分解液化后形成囊肿。(2)浅部血肿,较多见,多由脑挫裂伤区皮层血管破裂所致,常与急性硬脑膜下血肿并存。
临床表现 血肿都位于脑挫裂伤区,故使原有神经症状加重,并可出现颅内压增高及脑疝症状。临床表现难与其他血肿或局部继发脑水肿相区别。
脑室内出血与血肿 出血者远较血肿形成者多见。出血来源:(1)脑室邻近的脑内血肿破入脑室内;(2)外伤时脑室瞬间扩张造成室管膜下静脉撕裂出血,如伤者能继续生存,血肿在3周后可吸收。
临床表现 脑室内大量积血必然产生颅内压增高症状,高热及深昏迷。但无局灶症状。